Nieraz byłem świadkiem dziejącego się na naszych oczach cudu, gdy udał się ocalić człowieka od śmierci – reanimatolog Ernestas Gaižauskas o codziennych trudach i wyzwaniach na oddziale intensywnej terapii
– Pracuję na oddziale intensywnej terapii – opowiada reanimatolog Ernestas Gaižauskas. – To wyjątkowe miejsce. Każdego dnia trafiają tu najtrudniejsi pacjenci, których życie wisi na włosku.
Wysoki poziom codziennego stresu, zdaniem lekarza, wynagradza jednak możliwość udzielenia szybkiej i skutecznej pomocy pacjentowi. Świadomość, że się komuś uratowało życie.
– Reanimatolog to zawód wymagający wysokiej odporności na stres, ale też wiedzy i doświadczenia, bo za każdym razem walczymy o czyjeś życie. Dlatego też to zawód wyjątkowy – mówi lekarz. – Nieraz byłem świadkiem dziejącego się na naszych oczach cudu, kiedy udało nam się przywrócić do życia niemalże zmarłą osobę.

Reanimatolog z zawodu i powołania
– Z zawodu jestem anestezjologiem-reanimatologiem, lub innymi słowy: lekarzem intensywnej terapii – wyjaśnia Ernestas Gaižauskas.
Rezydenturę ukończył 10 lat temu, jest żonaty, ma trójkę dzieci.
– Żona nie należy do świata medyków – mówi z uśmiechem lekarz. – Całe szczęście. Dzięki temu udaje nam się w domu uniknąć dużego ładunku stresogennego .
Jak wyznaje doktor Gaižauskas, to właśnie dynamiczność, konieczność podejmowania szybkich decyzji i reagowania fascynują go w tym zawodzie najbardziej.
– Tym, co czyni moją specjalizację wyjątkową, jest fakt, iż na oddziale mamy do czynienia z najtrudniejszymi przypadkami pacjentów. Tu walczymy o życie, dosłownie – opowiada reanimatolog. – Naturalnie więc, poziom stresu na naszym oddziale jest jednym z najwyższych.
Praca na oddziale intensywnej terapii jest bardzo dynamiczna. Sytuacja może się tu zmienić bardzo szybko – na lepsze lub na gorsze.
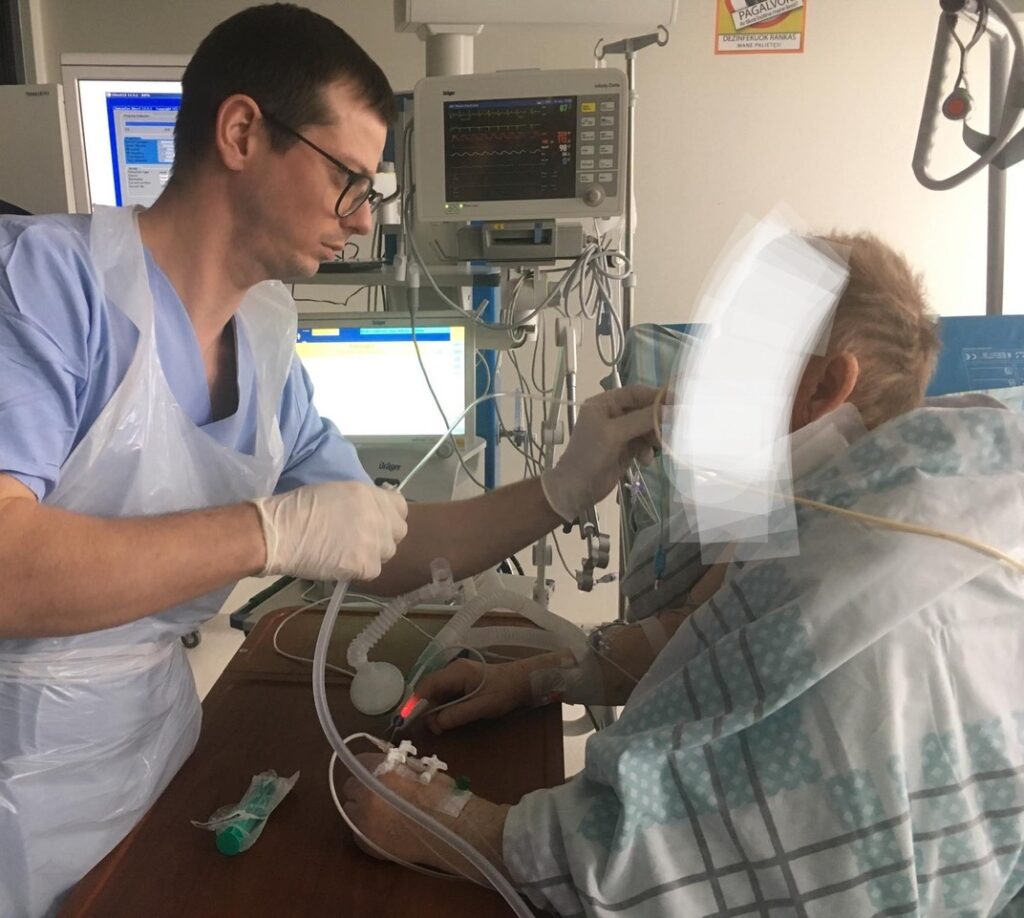
Co za tym idzie – śmiertelność na tym oddziale jest również najwyższa, ponieważ trafiają tu pacjenci w najcięższym stanie. Jednakże stresu i bólu medykom, jak mówi Gaižauskas, przysparzają nie tylko ciężkie przypadki, którym stawiają czoła na co dzień, ale też sytuacje, w których lekarze są bezradni.
– To są niezwykle trudne przeżycia. Widzisz młodą rodzącą kobietę, która jeszcze dzień wcześniej była zdrowa i nagle w wyniku choroby czy komplikacji umiera na stole porodowym, osieracając noworodka, jeszcze parę małych dzieci w domu i osamotniając młodego męża – opowiada reanimatolog. – Widzimy ogromny ból i cierpienie na twarzach tych ludzi i oczywiście nie możemy pozostać obojętni.
Innym razem, chociaż pacjenci zostają przy życiu, jako doświadczony lekarz Gaižauskas widzi, że nie na długo.
– W tej chwili stan pacjenta jest stabilny, owszem, ale widzę, że został mu rok, może dwa – ze wzruszeniem tłumaczy lekarz. – Opuszcza nasz oddział w dość dobrym stanie, ale wiemy, co go i jego rodzinę czeka.
Niektórzy pacjenci na oddziale intensywnej terapii spędzają nawet całe miesiące. Jednakże takie osoby, jak zauważa Gaižauskas, zazwyczaj są wyczerpane nie tylko z powodu fizycznego bólu i leczenia, ale psychicznie i duchowo. A z nimi i lekarze. Pacjenci ci spędzają długie miesiące na oddziale intensywnej terapii, nic zatem dziwnego, że lekarzom i personelowi medycznemu stają się bardzo bliscy. Ich utrata lub przeniesienie z oddziału w celu dalszego leczenia paliatywnego mocno oddziałuje na ich szpitalnych opiekunów. Trudno jest im rozstać się z kimś, kim opiekowali się przez wiele tygodni.
Jedną z najtrudniejszych kategorii pacjentów, według Gaižausaka, są jednak ci, którzy na oddział trafiają w na tyle złym stanie, że zespół medyczny, bezradnie rozkładając ręce, zdaje sobie sprawę, że w niczym nie może już pomóc. Są to zazwyczaj osoby cierpiące na choroby onkologiczne oraz ciężkie przypadki neurologiczne. Osoby te potrzebują nie tyle leczenia, co opieki i ludzkiej obecności.
– To strasznie przykre i smutne widzieć osoby, którym po prostu nie można już pomóc, a żadne dalsze leczenie nie przyniesie pozytywnych rezultatów – rozważa na głos lekarz. – Muszą wracać do domów, do placówek opieki czy hospicjum i wiesz, że czas, który im pozostał, będzie bardzo trudny.
Reanimatolog przyznaje, że już podczas rozmowy z najbliższymi pacjenta potrafi ocenić, którzy z nich będą w stanie zapewnić choremu odpowiednią opiekę, pielęgnację i wsparcie, a którzy jednak tego zrobić nie będą w stanie i życie chorego pod ich opieką będzie trudne.
Oddział intensywnej terapii w czasie pandemii
– Pandemia, rzecz jasna, była ogromnym wyzwaniem dla wszystkich medyków – wspomina Gaižauskas. – Chociaż sam bezpośrednio z pacjentami covidowymi nie miałem do czynienia, ich napływ odczułem. Ponieważ niektórzy lekarze zostali skierowani na oddziały covidowe, inne oddziały musiały ich zastąpić i obsłużyć znacznie większą liczbę pacjentów.
Taki stan rzeczy, zdaniem Gaižauskasa, spowodował wykraczające ponad siły obciążenie, stres i przepracowanie znacznej liczby lekarzy.
– Wielu moich kolegów pracowało z pacjentami covidowymi – mówi dalej reanimatolog. – Wielu z nich opowiadało o wielkiej rozpaczy znacznej części pacjentów w obliczu nieznanej dotąd i groźnej choroby. Niektórzy pacjenci, a zwłaszcza ci, którzy odmówili szczepienia będąc w ciężkim stanie, żałowali swojej decyzji.
Lekarze nie kryli rozżalenia uświadamiając sobie i innym, że ze szponów śmierci wyciągali pacjentów, którzy znaleźli się w takiej sytuacji z powodu ich negatywnego nastawienia do szczepień. Że osoby te nie podjęły w stosownym czasie żadnych kroków, aby takim sytuacjom zapobiec i sobie pomóc.

– W okresie covida ogromny stres towarzyszył nie tylko lekarzom i chorym, ale też krewnym pacjentów, którzy nie mogli odwiedzać swoich bliskich ani pomóc w opiece nad nimi – wspomina lekarz.
Reanimatolog podkreśla, że chociaż informacje o stanie pacjentów w szpitalach w okresie pandemii były przekazywane ich rodzinom tylko telefonicznie, lekarze pokładali wiele starań, aby krewni mogli odwiedzać terminalnych pacjentów w ostatnich dniach lub godzinach ich życia.
Po odwołaniu stanu pandemicznego w klinikach Santaros wprowadzono ogólną procedurę, która pozwala krewnym odwiedzać pacjenta dwa razy dziennie, po jednej godzinie. Zdaniem Gaižauskasa, podejmowane są wysiłki, aby ustalenia dotyczące odwiedzin były jak najbardziej elastyczne. Nie każdy, twierdzi reanimatolog, jest w stanie odwiedzić w szpitalu bliską osobę w wyznaczonych godzinach, chociażby z uwagi na czas pracy czy inne ograniczające okoliczności.
W niektórych przypadkach, na przykład, gdy pacjent w ciężkim stanie jest odwiedzany przez krewnych z zagranicy, a samolot ląduje późnym wieczorem, szpital pozwala im odwiedzić pacjenta o późnej porze.
Lekarz przyznaje, że w porównaniu z praktyką stosowaną w zagranicznych szpitalach, gdzie wizyty możliwe są w określonych odstępach czasu w ciągu całego dnia, zasady obowiązujące w litewskich placówkach są raczej surowe. Jednak lekarze rozumieją, że krewni pacjenta są bardzo ważną częścią ogólnego leczenia i rekonwalescencji pacjenta, dlatego często idą na kompromis, aby zapobiec poczuciu osamotnienia bądź zapomnienia.
Nowe kierunki i tendencje lecznicze
Zdaniem Gaižauskasa, wszystkie placówki medyczne obserwują obecnie tendencję do przyjmowania na oddział intensywnej terapii pacjentów w coraz to starszym wieku. Oczywiście, ich wskaźniki przeżywalności i możliwości chirurgiczne są znacznie wyższe niż 10–15 lat temu.
– Obecnie zabiegowi poddawani są pacjenci, których operowanie z uwagi na sędziwy wiek jeszcze nie tak dawno nie było nawet brane pod uwagę. Uznawano to za zbyt wysokie ryzyko – wyjaśnia lekarz. – Dzisiaj, dzięki znacznemu postępowi opieki medycznej, sam przebieg operacji jest znaczenie bezpieczniejszy. Możemy podawać chemioterapię, ale również operować coraz starszych pacjentów.
Szczególną cechą oddziału intensywnej terapii, w opinii reanimatologa, jest to, że tu trafiają i leczeniu poddawani są pacjenci o bardzo zróżnicowanych profilach i schorzeniach.
– Otóż nasz oddział nie jest oddziałem leczenia konkretnej choroby – tłumaczy lekarz. – Jeśli, na przykład, pulmonolog leczy choroby płuc, a hematolog – choroby krwi, to my leczymy i opiekujemy się zespołami ciężkich schorzeń, zapewniamy wsparcie dla narządów pacjenta.
W kontekście nowych metod leczenia i leków, Gaižauskas dostrzega dobre tendencje rozwojowe. W onkologii i hematologii opracowuje się coraz więcej nowych leków, które, w opinii reanimatologa, są bardziej skuteczne w leczeniu raka i powodują mniej powikłań.
Najtrudniejsze przypadki
– Chociaż na oddziale intensywnej terapii niejednokrotnie jesteśmy świadkami cudów, które dzieją się wręcz na naszych oczach, zdarzają się również sytuacje, w których bezradnie rozkładamy ręce. Sytuacje, w których z wielkim żalem stwierdzamy, że mimo dostępnych metod leczenia nie możemy już pacjentowi pomóc. Pozostaje opieka i dbanie o niego – wyznaje lekarz. – W takich przypadkach pacjent jest zwykle przenoszony z oddziału intensywnej terapii na szpitalny oddział stacjonarny. My zaś szukamy mu miejsca w placówkach opieki paliatywnej lub wraca do domu i zostaje pod opieką najbliższych.
Los pacjenta, zdaniem reanimatologa, zależy od wielu czynników, w tym od dostępności funduszy na sprawowanie takiej opieki, stosunku najbliższych do tejże opieki, wiedzy na jej temat. Jak mówi Gaižauskas, jedni wybierają jedną placówkę opieki paliatywnej, inni – inną. Powody tego są bardzo różne. Nieraz wybór placówki opiekuńczej zależy od powszechnie krążących mitów, a nawet plotek o tego rodzaju placówkach, ich zaletach i wadach. Nic zatem dziwnego, że przed podjęciem takiej decyzji zarówno osoba chora, jak i jej rodzina, stają przed szeregiem dylematów i obaw.
Znajomość z hospicjum
– Po raz pierwszy z wileńskim Hospicjum bł. ks. Michała Sopoćki zetknąłem się, gdy matka jednej z naszych pacjentek onkologicznych, młodej dziewczyny, poprosiła mnie o pomoc w przeniesieniu jej córki do dalszej opieki właśnie w tym hospicjum – wspomina lekarz. – Pamiętam, jak w Internecie znalazłem namiary do hospicjum, skontaktowałem się, przedstawiłem przypadek naszej pacjentki i zapytałem, czy znajdą dla niej miejsce.
Ponieważ było to pierwsze spotkanie z hospicjum, reanimatolog zadał personelowi szereg pytań o charakterze medycznym, próbując ocenić jakość opieki hospicyjnej, posiłki i inne ważne w jego opinii aspekty. Jakże wielkie było jego zdumienie, gdy usłyszał odpowiedzi.
– Zrozumiałem wtedy, że jakość opieki w hospicjum przewyższała wielokrotnie standardy opieki w „tradycyjnych” placówkach – wspomina Gaižauskas.

Troska o dobro i właściwą opiekę
Ernestas Gaižauskas przyznaje, że temat właściwej opieki nad osobami ciężko chorymi jest dla niego osobiście tematem bardzo ważnym.
– Wraz z żoną założyliśmy stowarzyszenie „Pozityvios idėjos” (pol. „Idee pozytywne”), którego celem jest zapewnienie dodatkowej opieki ciężko chorym pacjentom – mówi lekarz. – Głównie pacjentom przebywającym na oddziale intensywnej terapii i w domach opieki. Kupujemy i dostarczamy różne towary, aby zapewnić im wysokiej jakości opiekę i komfort, od zatyczek do uszu zapewniających lepszy sen po narzędzia do masażu i telewizory.
To właśnie troska o dobro ciężko chorych pacjentów zbliżyły do siebie lekarza i hospicjum.
– Od kilku lat w przededniu Świąt Bożego Narodzenia odwiedzamy hospicjum. Rozmawiamy z personelem, pytamy, z jakimi problemami się borykają, przywozimy prezenty dla podopiecznych hospicjum – z uśmiechem na twarzy opowiada reanimatolog. – W miarę pogłębiania się naszych relacji i przyjaźni widzimy, jak szczerze pracuje hospicjum, z jak wielkim oddaniem personel hospicjum dba o pacjentów, o ich komfort. Otacza ich miłością, czułością.
Jako lekarz Gaižauskas zauważa w kraju wyraźny brak wysokiej jakości opieki paliatywnej, opieki nad ciężko chorymi pacjentami.

– Na Litwie jest wielu ciężko i nieuleczalnie chorych, dlatego zapotrzebowanie na wysokiej jakości opiekę paliatywną jest i będzie stale wzrastać – tłumaczy reanimatolog. – Ciężko chora osoba wymaga całodobowej opieki i mimo wszelkich starań rodzina nie zawsze ma możliwości i zdolność, obiektywnie rzecz ujmując, taką właściwą opiekę zapewnić. Jeszcze trudniej jest samotnym pacjentom, którzy nie mają nikogo, kto mógłby się nimi zaopiekować.
– Opieka nad osobami ciężko chorymi poprawi się tylko wtedy, kiedy zaczniemy otwarcie o niej i zapotrzebowaniu na nią mówić – dzieli się swoimi spostrzeżeniami Gaižauskas. – Nie ma znaczenia, ile czasu pacjentowi zostało: miesiąc, rok czy kilka lat. Ma je przeżyć godnie, będąc pod dobrą opieką. Jest to ważne zarówno dla każdego z nas z osobna, jak i dla społeczeństwa, w którym przyszło nam żyć, jako całości.
Pomoc hospicjum w najtrudniejszych chwilach życia
Poważna choroba może dotknąć każdego z nas, w każdej chwili, druzgocąco uderzyć w nasze życie, plany i marzenia.
Ponad 260 fachowców i wolontariuszy z Hospicjum bł. ks. Michała Sopoćki w Wilnie w każdej chwili towarzyszy tym, którzy walczą z nieuleczalną chorobą, doświadczają ogromnego bólu, lęku i niewiadomej.
Pomoc i opieka hospicyjna dla dorosłych i dzieci, w domu i na oddziale stacjonarnym, jest bezpłatna i dostępna 24 godziny na dobę.
Pomóż ciężko chorym! Przekaż 1,2% podatku na rzecz Hospicjum bł. ks. Michała Sopoćki w Wilnie!
Zrób to teraz!
Kto wie, może kiedyś też będziesz potrzebował pomocy?
Więcej informacji: https://bit.ly/VilniausHospisas




